Krebsforschung Tod oder Wachstum? Ein Rezeptor – zwei Effekte auf Krebszellen
Der Rezeptor CD95 ist eigentlich der Selbstzerstörungsknopf von Krebszellen: Bei Aktivierung leitet er den Zelltod ein. Doch manchmal geschieht genau das Gegenteil und die CD95-Aktivierung führt zum Wachstum der Tumorzellen. Forscher des Deutschen Krebsforschungszentrums (DKFZ) haben nun herausgefunden: Die Nachbarschaft der Zellen macht den Unterschied.
Anbieter zum Thema
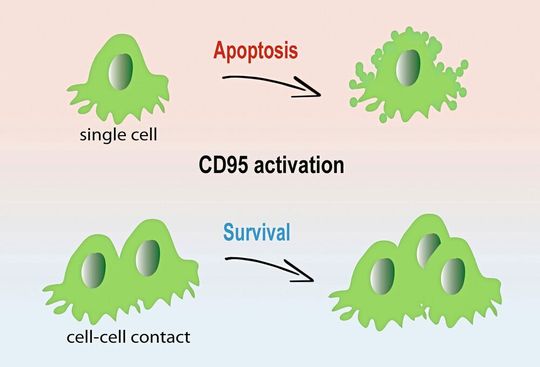
Heidelberg – Wie kleine Antennen tragen alle Krebszellen auf ihrer Oberfläche das Rezeptorprotein CD95. Wird dieser Rezeptor durch seinen Bindungspartner, den CD95-Liganden (CD95L), aktiviert, so löst dies den programmierten Zelltod (Apoptose) der Krebszelle aus – oder aber das genaue Gegenteil: „Bei der Untersuchung verschiedener Krebsgewebe haben wir erkannt, dass CD95-Aktivierung unter natürlichen Bedingungen in der Regel das Tumorwachstum antreibt“, sagt Ana Martin-Villalba vom Deutschen Krebsforschungszentrum (DKFZ). Sie hatte die krebsfördernde Funktion von CD95 erstmals bei einem bösartigen Hirntumor, dem Glioblastom, beschrieben.
Abstandsregel für die Wirksamkeit
Um den CD95-Rezeptor für zukünftige Therapien nutzen zu können, mussten Martin-Villalba und ihr Team zunächst verstehen, wann eine Aktivierung dieses Rezeptors zu Zelltod und wann zu Zellwachstum führt. Dazu kooperierte das DKFZ-Team mit Motomu Tanaka von der Universität Heidelberg. Gemeinsam entwickelten die Forscher künstliche Zellmembranen, in die sie beliebige Mengen des CD95-Liganden einbauen konnten.
Mit dieser Methode stellten sie fest, dass ein bestimmter Abstand zwischen den einzelnen Liganden-Molekülen erforderlich ist, um CD95 optimal zu aktivieren. Nur wenn die Liganden genug Platz hatten, lösten sie den Zelltod aus, wie die Forscher durch Versuche an isolierten Zellen aus Biopsien von Bauchspeicheldrüsenkrebs oder Glioblastomen zeigten.
Widersprüchliche Resultate?
Die Wissenschaftler gingen nun davon aus, damit das Patentrezept gefunden zu haben, um Tumorzellen im Körper in den Tod treiben zu können und dehnten ihre Versuche auf Hirntumoren in Mäusen aus. Sie verabreichten den Tieren präparierte Latex-Kügelchen. Deren Oberfläche war mit CD95-Liganden bestückt – und zwar in der optimalen Dichte, die in den Zellkulturexperimenten zuvor die Selbstzerstörung der Krebszellen eingeleitet hatte. Doch statt des erwarteten Rückgangs an Tumormasse passierte das Gegenteil: Die Tumoren beschleunigten ihr Wachstum. Was war passiert?
:quality(80)/images.vogel.de/vogelonline/bdb/1616500/1616524/original.jpg)
Krebstherapie
Tumoren das Licht ausschalten
Zelltod oder Krebswachstum: eine Frage des Zusammenhalts
Um die scheinbare Diskrepanz zwischen Kulturschale und Tierexperiment zu klären, experimentierten die Forscher mit so genannten „Tumorsphären“: kleinen, in der Kulturschale gezüchteten Minitumoren. Gaben sie hier den Liganden zur CD95-Aktivierung über die künstliche Zellmembran zu, so regte dies die Zellkügelchen zum Wachstum an – sie zeigten ein Verhalten wie natürliches Tumorgewebe im Mausmodell. Auf diesen Ergebnissen aufbauend entwickelten die Forscher einen Erklärungsansatz für die scheinbar widersprüchliche Wirkung der CD95-Rezeptoren.
„Die Auswirkung der CD95-Aktivierung – Zelltod oder Wachstum – hängt offenbar in erster Linie davon ab, ob es sich um isolierte Krebszellen handelt, wie sie in der Kulturschale wachsen, oder um Zellen im dreidimensionalen Verbund“, erklärt Gülce Gülcüler aus Martin-Villalbas Team. Einzelne Zellen sind nach CD95-Aktivierung dem Tod geweiht. In ihrer natürlichen Situation dagegen, also eingebunden in eine Gewebestruktur, ist die CD95-Aktivierung ein Wachstumsstimulus. Selbst der Kontakt zu einer einzigen Nachbarzelle reichte in Gülcülers Experimenten aus, um Tumorzellen vor CD95-induziertem Zelltod zu schützen.
Neue Strategien gegen Krebs entwickeln
„Das Ergebnis ermöglicht uns, neue Strategien zu entwickeln, um die wachstumsfördernden Signale des CD95 in Todessignale für die Krebszellen zu verwandeln. So könnten wir der Tumorzelle die Chance nehmen, Resistenz gegen Therapien zu entwickeln“, sagt Studienleiterin Martin-Villalba.
Dass die Blockade des CD95-Signals zusätzlich zur Radiotherapie beim fortgeschrittenen Glioblastom zu einem verbesserten Überleben führen kann, zeigte bereits vor einigen Jahren eine klinische Studie der Phase II. Dabei wurde ein Wirkstoff eingesetzt, den Martin-Villalba mitentwickelt hatte. „Mit unseren aktuellen Ergebnissen konnten wir nun erstmals eine Erklärung dafür nachliefern, warum die CD95-Blockade das Krebswachstum tatsächlich bremst“, schließt die Wissenschaftlerin.
Originalpublikation: Gülce S. Gülcüler Balta, Cornelia Monzel, Susanne Kleber, Joel Beaudouin, Emre Balta, Thomas Kaindl, Si Chen, Liang Gao, Meinolf Thiemann, Christian R. Wirtz, Yvonne Samstag, Motomu Tanaka and Ana Martin-Villalba: 3D cellular architecture modulates tyrosine kinase activity thereby switching CD95 mediated apoptosis to survival, Cell Reports 29, 2295–2306; DOI: 10.1016/j.celrep.2019.10.054
(ID:46249954)






:quality(80)/p7i.vogel.de/wcms/c9/16/c9162be8c6014187286dda23e57f8793/0130654555v2.jpeg)
:quality(80)/p7i.vogel.de/wcms/9f/9d/9f9d6fc46606d654deca536f05102f7a/0130752952v1.jpeg)
:quality(80)/p7i.vogel.de/wcms/bb/58/bb58da17d7bb11b44fcae8d06c35df76/0130791510v2.jpeg)
:quality(80)/p7i.vogel.de/wcms/0f/0c/0f0c5774037cc09a3536d24702f6204b/0130936383v2.jpeg)
:quality(80)/p7i.vogel.de/wcms/dc/7b/dc7b0f7209d2dedf548b5019da2e1b9c/0130556742v1.jpeg)
:quality(80)/p7i.vogel.de/wcms/bf/30/bf3038b92e4988d6c883c155ef727153/0130924147v3.jpeg)
:quality(80)/p7i.vogel.de/wcms/a6/e0/a6e0ab14cf7f6b22d536f6ca6e5fb777/0130793394v2.jpeg)
:quality(80)/p7i.vogel.de/wcms/63/85/638523e67603079a004bbd3a99b6ad92/0130856502v1.jpeg)
:quality(80)/p7i.vogel.de/wcms/2d/5f/2d5f14d92ec22f38682c6d240600579f/0131000090v1.jpeg)
:quality(80)/p7i.vogel.de/wcms/19/40/194054b15f3c0e161583d7ea8917ec3f/0130974372v2.jpeg)
:quality(80)/p7i.vogel.de/wcms/5a/25/5a251d7c5cce7101518c9b16850267f1/0130561986v2.jpeg)
:quality(80)/p7i.vogel.de/wcms/5d/5d/5d5de6cfa0d711a690b108f9a29bad35/0130932970v2.jpeg)
:quality(80)/p7i.vogel.de/wcms/09/88/09883aaf7db3151a2e894d56c2a515d4/0130982666v2.jpeg)
:fill(fff,0)/images.vogel.de/vogelonline/companyimg/51400/51447/65.jpg)
:fill(fff,0)/images.vogel.de/vogelonline/companyimg/125600/125653/65.jpg)
:fill(fff,0)/p7i.vogel.de/companies/65/29/6529229873281/gilson-logo-rgb-369x111.png)
:quality(80)/p7i.vogel.de/wcms/5f/06/5f06ffeee2eb03502a5193e9f79acf5a/0129524296v2.jpeg)
:quality(80)/p7i.vogel.de/wcms/3d/99/3d9908f21a8fbbe3cc04ec7c152d3b09/0127315306v2.jpeg)